 |
巴金森氏病(Parkinsons disease)的緣由 |
| |
西元1817年,一位英國醫師詹姆斯巴金森(James Parkinson)首先發表了一篇文獻,詳細描述發生在六位老人身上,一種伴隨著四肢發抖、無力、軀幹駝背、動作緩慢的疾病。後來陸續有人觀察到同樣的病例,因此就把該病命名為巴金森氏病(巴病)。 |
| |
|
| |
巴金森氏 病(Parkinsons disease)的病理 病(Parkinsons disease)的病理
腦部可以分成為三個主要部份:大腦、小腦和腦幹。腦幹由中腦、橋腦、延髓三部分組成,上接間腦、下接脊髓。
基底核,或稱為:基底神經節,是大腦深部一系列神經核團組成的功能整體。它與大腦皮層,丘腦和腦幹相連。目前所知其主要功能為自主運動的控制。它同時還參與記憶,情感和獎勵學習等高級認知功能。基底核的病變可導致多種運動和認知障礙,包括巴金森氏症和亨廷頓氏症等。
黑質(Substantia nigra,拉丁語以為「黑色的物質」)是中腦的一個神經核團。黑質的位置位於中腦背蓋部(tegmentum)和大腦腳之間。黑質不是一個均一的核團,它可分為結構和功能上都相差很大的黑質緻密部(Substantia nigra pars compacta, SNpc),黑質網狀部(Substantia nigra pars reticulata, SNpr)和黑質側部(Substantia nigra pars lateralis)三部分。黑質是基底核的一個附屬核團。
黑質(Substantianigra)中的多巴胺神經元,會分泌多巴胺至大腦中的基底核(basal ganglia),基底核很複雜地連繫著腦部各部位,它控制著各種正常和不正常運動訊息的調節。對巴金森病患者而言,他們腦內由被殼(putamen)、尾核(caudate nucleus)和蒼白球(globus pallidus)所形成的控制線路並無法正常運作。由腦部傳送到肌肉的訊息先由大腦皮質傳送到基底核和腦內其他部分,它們把訊息修正後,送到視丘再回到大腦皮質。這過程的運作和調節都是經由神經傳導素而達成。當訊息被適當地修正後,由視丘回到負責思考的皮質,再把運動訊息送出。 黑質內充滿了生產多巴胺的神經 細胞,它把多巴胺送到基底核和腦內其他部位。當黑質被破壞,這些細胞無法正常地生產多巴胺時,應輸送到控制運動和平衡的紋狀體之多巴胺就逐漸減少,多巴胺和乙醯膽素兩種神經傳導素無法維持平衡,巴金森病的運動障礙症狀因此而出現。正常人隨著年齡的增長,多巴胺神經細胞的數量會逐漸的減少,但是巴病患者在減量的速度上較一般人快許多,當多巴胺神經細胞分泌多巴胺的濃度低於正常人的百分之八十時,臨床上就會出現巴病症狀。 |
| |
|
| |
巴金森氏病(Parkinsons disease)的原因及左多巴藥的發現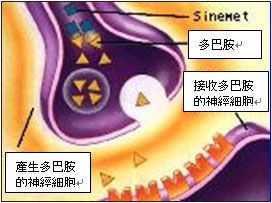 巴病的真正致病原因目前尚未得知。幸運的是1960年代以後,科學家合成了一種名為左多巴的藥物,是多巴胺的前驅物,進入人體後會轉換成多巴胺。此藥物在大多數病人身上有不錯的治療效果。 巴病的真正致病原因目前尚未得知。幸運的是1960年代以後,科學家合成了一種名為左多巴的藥物,是多巴胺的前驅物,進入人體後會轉換成多巴胺。此藥物在大多數病人身上有不錯的治療效果。
在1960年代初期,研究人員解剖巴金森病患者的腦部發現多巴胺的濃度在基底核內尾狀核和被殼非常低。巴金森病因此被界定為缺乏多巴胺的神經退化性疾病。
由此發現,補充多巴胺也理所當然地用來治療巴金森病。但是,這方式起初並不是真的很有效,因為腦部有一道用以防止外來物質經由血液進入腦內而破壞腦細胞的血腦屏障。口服的多巴胺也因此無法經由血液通過血腦屏障進入腦內。而後發現多巴胺的前身物質(precursor)-左多巴倒是能夠通過血腦屏障,並且經過脫羧基酵素的協助在腦內形成多巴胺。
不過,在1960年代初期剛開始試用左多巴時,它的效果也引起一番爭論。有人認為左多巴能夠減少巴金森病的症狀,有的卻不認為它對巴金森病有效。一直到1960年代晚期,紐約的George Cortias醫師和他同僚提出,給患者服用大量的左多巴對巴金森病有驚人的效果。有的患者竟然可以從輪椅站起來打棒球。先前給病人的左多巴藥量是每次100-300毫克; Cortias醫師把它增加到3000-5000毫克。 這發現顯示了多巴胺和運動功能的關係。諾貝爾獎得主,瑞典的Arvid Carlsson教授更首次證明生產多巴胺的神經細胞存在於腦內基底核中,這些細胞把多巴胺傳送到尾狀核和被殼等處。這傳送的管道關係到運動功能。當基底核受損而神經細胞無法正常生產與輸送多巴胺,巴金森病的症狀因而顯現。這發現連結了腦部生理學,生物化學,和臨床治療的理論,奠定了我們對巴金森病的瞭解。 |
| |
|
| |
巴金森症的分類
巴金森氏症(Parkinsonism)在臨床上一般分類為:
一、原發性巴金森氏症(Idiopathic Parkinsonism)
又稱為典型的巴金森症,是原因還不清楚的退化性腦部疾病,約佔全部巴金森症病人的百分之七十至八十。一般依照發病年齡、遺傳和其他症狀,分類為:
a. 典型巴金森病(Parkinsons disease):發病年齡在41歲以後,約有百分之八十的患者屬於此型發病年齡在41歲之後。
b. 青年巴金森病(Young Onset Parkinson Disease, YOPD):發病年齡在21至40歲之間。
c. 少年型巴金森症(Juvenile Parkinsonism, JP):發病年齡在20歲之前。
d. 家族型巴金森症:家族成員中有ㄧ位以上的ㄧ/二等親也罹患巴病
- 巴金森氏病 (Parkinsons disease)
巴病是神經退化性疾病,診斷主要是依據臨床問診與神經學檢查,需要有經驗的醫師方能做出正確診斷;目前還缺乏明確的實驗室檢查來幫助確立診斷。藉由腦部核磁共振掃描(MRI)能初步排除其他也會產生類似巴病症狀的疾病,如腦瘤、中風或常壓性腦水腫 (normal pressure hydrocephalus),但此檢查無法測得巴金森病人腦中多巴胺(dopamine)的含量;更何況早期巴金森氏病的臨床症狀都很輕微,病程的進展也很緩慢,即使是經驗豐富的神經科醫師在疾病早期也不容易做出精確的診斷。
- 早發性巴金森症(Early Onset Parkinsonism, EOP)
通常巴金森病的患者是在50到60歲之間發病,而診斷時的平均年齡為60歲。因此,在40歲之前發病是較不尋常的,我們稱做早發性巴金森症(Early Onset Parkinsonism, EOP)。早發性巴金森症還可以再分為青年巴金森病(Young Onset Parkinson Disease, YOPD),指發病在二十一到四十歲的患者;和少年巴金森症(Juvenile Parkinsonism, JP),指發病在二十歲以下的患者。將早發性巴金森症再細分的原因是因為青年巴病及少年巴金森症兩者間有許多不同之處:青年巴病與老年巴病的症狀類似,包括腦部黑質內路易體的存在,被視為是自發性巴病中年齡較輕的一部份。少年巴金森症則是一些類似巴金森病症狀以及許多不同病理特徵的混和,患者腦內不一定有一般巴金森病患者特有的路易體。此外,少年巴金森氏症家族遺傳的比例也較高。
許多研究發現青年型巴病與老年性巴病在臨床特徵、疾病進展及藥物療效上是具有差異的。一般說來,青年型巴病的症狀是以運動徐緩及肌肉僵硬為主,且較常發生肌張力不全所引起的抽筋(dystonia),而老年性巴病則以步行困難及靜止型顫抖為主。青年型巴病的疾病進展較慢,發生癡呆(dememtia)的現象也較少見,而且,自主神經系統如腸、膀胱及血壓的功能平衡也能維持較久。此外,就左多巴的療效而言,青年型巴病患者在治療初期的效果較老年性巴病患者為佳,但較容易、也較早出現運動方面的併發症,包括異動症(dyskinesia)及藥效減弱、波動(motor fluctuations)的現象;而老年性巴病患者則較易發生精神方面的副作用。
目前認為早發型巴病的病因也是由於基因與環境產生交互作用所引起的,其之所以提早發病可由以下假設加以解釋說明:1.較早接觸外在毒素、2.接觸外在毒素的強度較大、3.具有較不正常的基因、4.同時有較多基因異常、5.上述四點之綜合、6.與老年性巴病之病因完全相異或大有不同。
早發性巴金森症的患者在西方國家大約佔所有患者的4%到12%。這比率在日本比較高,有些地區甚至高達40%。另外一個早發性巴金森病的特別現象就是遺傳性的因素。根據一些西方的研究結果顯示,早發型巴病中具有家族遺傳的比例為9.5%到37.5%,此值與一般巴病族群是相似的,由此可知,基因對早發型巴病的影響程度與老年性巴病應無不同。但最近有一項針對雙胞胎的研究發現,早發型巴病患者中,同卵雙生比異卵雙生具有較高的巴病發病率,此現象在老年性巴病並未發現,因此顯示基因因素在早發型巴病可能有較大的異常。 |
| |
|
| |
二、非典型巴金森症/巴金森附加症候群:
非典型巴金森症是好發於成年人的進行性神經障礙的一種。在病情的發展過程中,會造成紋狀體當中多巴胺的缺乏,而產生類似巴金森症的臨床表現。除此,因為它們還包括巴金森症以外的症狀,所以又稱為巴金森附加症候群 ("Parkinson-plus" syndromes)。 一開始被診斷為巴金森氏病的病人當中,大約百分之十五的病人會慢慢出現非典型巴金森 (atypical Parkinsonism) 的症候。它們的症狀和巴金森氏病的不同在於:
- 症狀突然發生
- 症狀大多同時發生於身體兩側
- 經常沒有靜止性的顫抖
- 症狀主要發生在腳部
- 對抗巴金森症藥物沒有反應
- 眼球轉動困難
- 在患病初期(兩年內)就有身體失衡而跌倒的現象
- 患病初期有性格改變的情形
- 患病初期有健忘的現象
- 患病初期有吞嚥的問題或小便困難的症狀
- 血壓有問題,有昏眩或頭昏眼花的狀況
- 為神經細胞受損的部份比巴金森症廣泛,病情惡化得比較快
|
| |
|
| |
非典型巴金森症主要包括多發性系統退化症,進行性上眼神經核麻痺症,大腦皮質基底核退化症,擴散性路易體症和阿玆海默症。
a. 多發性系統退化症(Multiple System Atrophy﹔MSA)
多發性系統退化症這個診斷是個總括的名稱,它意指兩個以上的神經系統退化的毛病,病人因而產生運動障礙與自主神經失調的臨床症狀 。 多發性系統退化症的症狀
|
排尿困難 |
性功能障礙 |
|
姿勢性低血壓(頭暈) |
胃脹 |
|
無汗症 |
夜晚頻尿 |
|
姿態不穩 |
協調障礙 |
|
沙啞 |
肌肉無力 | | |
| |
|
| |
多發性系統退化症是一種非遺傳性神經退化疾病,好發於年紀在五十歲以上,男性略多於女性。一般來說,病人一開始多半有自主神經系統失調的症狀;以男性來說,最常見的臨床症狀是性功能障礙,例如清晨無法勃起,女性最常見的症狀則為排尿困難。倘若多發性系統退化症一開始不是以自主神經系統失調的症狀來表現,那麼平衡障礙是最常見的症狀,這不僅是肇因於小腦功能受損,巴金森本身的症狀也是影響平衡能力的因素之一。此外,有的病人則是以單純的肢體僵硬或笨拙,影響書寫或其他日常生活功能為一開始的表現。 依據受侵犯的腦部部位來區分,我們可將多發性系統退化症區分成三種不同的疾病分類。 |
| |
|
| |
- Shy - Drager 症候群 (此名稱是以最初在醫學文獻裡報告病例的兩位醫師的姓氏命名的)﹕主要影響到交感與副交感神經系統,它的臨床表現有三大特色,分別是姿勢性暈眩 (因站立時血壓突然下降所致),膀胱功能障礙以及下肢水腫。這些自主神經失調的症狀比起巴金森氏病要嚴重許多,並且常常是病患一開始就出現的臨床表現。
- 紋狀體與黑質體退化症 (Striatonigral Degeneration)
顧名思義是紋狀體與中腦當中的黑質受到侵犯,病人早期便具有很明顯的肢體僵直 (rigidity) 與運動緩慢(bradykinesia),兩者的表現要比顫抖(tremor) 明顯得多。
- 橄欖體、橋腦與小腦退化 (Olivopontocerebellar degeneration)
因為小腦的退化,病人常有嚴重的姿態不穩、口齒不清(dysarthria)、僵直、運動緩慢和平衡障礙的症狀。這些疾病和典型巴金森氏病的患者不同的是,通常沒有明顯的顫抖,而且對左多巴類的藥物反應也不好。 |
| |
|
| |
多發性系統退化症的致病機轉至今不明。診斷多發性系統退化症必須依靠仔細的病史詢問與病理學檢查;此外,核子醫學的診斷工具,包括電腦斷層 (CT)、核磁共振(MRI)與正子斷層攝影(PET),亦扮演重要的角色,可以幫我們排除掉其他疾病。如果有巴金森症狀的病人對左多巴類藥物的反應不佳,我們就應該考慮到多發性系統退化症這個診斷的可能性。 |
| |
|
| |
多發性系統退化症的的臨床觀察指標:
- 對Sinemet(左多巴藥)反應不佳
- 姿勢性低血壓(頭暈)
- 排尿困難
- 疾病早期就須使用輪椅
- 夜晚頻尿
|
| |
至於預後方面,多發性系統退化症病程進展平均比巴金森氏病快,從症狀產生算起,平均存活時間是九年,目前治療的主流為症狀治療,事實上某些病人在疾病早期對左多巴類藥物仍會有些反應,值得一試。 |
| |
|
| |
多發性系統退化症的治療
針對低血壓
Fludrocortisone
Midodrine
針對運動障礙
Sinemet
Dopaminergic Agonists
Anticholinergics |
| |
|
| |
b. 進行性上眼神經核麻痺症(Progressive Supranuclear Palsy ﹔PSP)
進行性上核麻痺症是另一種常見的非典型巴金森症候群。在美國,每一百位巴金森氏病的病人裡大約有二至五位是屬於進行性上核麻痺症。即使是研究運動障礙的專家在疾病初期都有可能誤診,但是隨著病程的進展,它和巴金森氏病的區別便逐一顯現。
像多發性系統退化症一樣,進行性上核麻痺症為一非遺傳性神經退化疾病,好發於六十多歲的老年人。和巴金森氏病比較起來,進行性上核麻痺症惡化速度較快,病人往往在發病後五到十年內便需臥病在床,而巴金森氏病的病程卻需要二十年左右的時間。
進行性上核麻痺症最大的特色在於病患的眼球運動往往受到限制,特別是眼球在垂直方向的運動,病患會逐漸發現眼睛往上看與往下看有困難,日後往左右兩邊的眼球運動也會受到影響,使得閱讀變得困難,這個症狀在疾病早期就會出現,是它與巴金森氏病很大的不同點。然而,病患的眼球肌、動眼神經以及腦幹裡的動眼神經核皆無異常,何來眼球運動障礙呢?這是因為位於運動神經核上方,掌管眼球運動的神經中樞逐漸退化所導致的—這也是這個疾病命名的根據。 和巴金森氏病一樣,病患的行動日漸緩慢,僵硬的部分不只侷限於四肢,頸部和軀幹的肌肉受到的侵犯往往更嚴重,因此病人的脖子常常呈現後仰的姿態 (retrocollis),不同於巴金森氏病的患者常見的彎腰駝背姿勢。早期走路常因為明顯的平衡障礙而容易跌倒,而且和其他非典型巴金森症候群一樣,沒有明顯的震顫,病患僵直的肢體往往兩側皆受到影響。病患眼瞼常呈現開啟的狀態,臉部表情看起來彷彿張大眼睛受到驚嚇的樣子或是一臉困惑的表情。相較之下,巴金森氏病患者臉部表情則是面具臉 (mask face)。他們通常也會有臉痙攣 (blepharospasm) 與口齒不清(dysarthria) 的問題,說話的聲音刺耳,和巴金森氏病患者柔和低沉的聲音大不相同。由於假性延髓麻痺 (pseudo-bulbar palsy) 的緣故,病人也容易出現情緒不穩 (emotional disability),無法自制地大哭或大笑等狀況。至於抽象思考、計算能力、記憶力與理解能力則通常要到疾病晚期才會受到影響。
診斷方面,進行性上核麻痺症和巴金森氏症一樣,一般實驗室的檢查結果皆無異狀。正確的診斷需仰賴病史的詢問與詳細的神經學檢查,尤其特別注意眼球運動的部分。嚴重的進行性上核麻痺症患者腦部的核磁共振掃描可能可以觀察到腦幹萎縮的情形,這在疾病初期偶爾亦可見到。至於進行性上核麻痺症病患眼球運動的障礙,目前為止尚無有效的治療可以改善,對於左多巴類藥物的治療效果大多不明顯或只有短暫的療效。 |
| |
|
| |
c. 大腦皮質基底核退化症(Corticobasal Ganglia Degeneration Disease, ( CBGD)
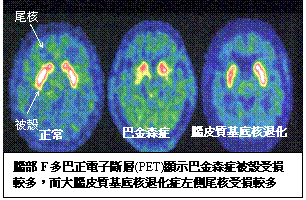 一種好發於60歲以後的漸進性病症。主要表現出行動緩慢、異動症和肢體僵硬的巴金森症和大腦皮質異常的症狀。其他的症狀包括姿勢不穩、吞嚥困難、肌痙攣、上肢官能異常和類似上眼神經核麻痺症的眼球轉動異常等。和上眼神經核麻痺症不同的是,它的症狀不是從身體兩側一起發生,而是和巴金森症一樣,症狀從身體一側的手腳發生,再延伸到另外一側。此病是因為腦額葉和頂葉不對稱的萎縮和黑質多巴胺的神經元喪失所致。由PET的檢驗可以看出它比巴金森症在一側的尾核受損。每一百位巴金森症患者中,大約有一位是腦皮質基底核退化症。這病目前無法控制,對症狀也沒有特效藥。 一種好發於60歲以後的漸進性病症。主要表現出行動緩慢、異動症和肢體僵硬的巴金森症和大腦皮質異常的症狀。其他的症狀包括姿勢不穩、吞嚥困難、肌痙攣、上肢官能異常和類似上眼神經核麻痺症的眼球轉動異常等。和上眼神經核麻痺症不同的是,它的症狀不是從身體兩側一起發生,而是和巴金森症一樣,症狀從身體一側的手腳發生,再延伸到另外一側。此病是因為腦額葉和頂葉不對稱的萎縮和黑質多巴胺的神經元喪失所致。由PET的檢驗可以看出它比巴金森症在一側的尾核受損。每一百位巴金森症患者中,大約有一位是腦皮質基底核退化症。這病目前無法控制,對症狀也沒有特效藥。 |
| |
|
| |
d. 路易體失智症或擴散性路易體症(Lewy Body Dementia/Diffuse Lewy Body Disease)
路易體症是僅次於阿玆海默症,老年人最普遍的失智症。主要症狀是失智、憂鬱、幻覺等認知功能異常,波動起伏的意識狀態和行動緩慢、僵硬、顫抖,以及自主神經系統障礙的巴金森病症狀。巴金森氏病的的特徵是路易體出現在黑質內。擴散性路易體症的路易體則擴散至大腦皮質、腦幹或間腦,因此失智在此病症早期,比其他巴金森病的症狀先顯示出來。巴金森症患者出現失智的症狀後,常和擴散性路易體症的患者或有巴金森病症狀的阿玆海默症患者混淆,因此診斷不易。 |
| |
|
| |
e. 錐體外神經退化的阿玆海默症
長期服用神經抑制劑的阿玆海默症患者,有百分之七十五以上會產生行動緩慢、僵硬和姿勢不穩等錐體外神經退化的巴金森症狀,這些症狀的惡化遠較典型的巴金森症進行的快,而抗巴金森症的藥物對這些症狀的治療效果也不好。事實上,許多阿玆海默症的患者也同時有巴金森症,如何分辨是否錐體外神經退化在治療效果和對患者的生活品質有大不相同的結果。 |
| |
|
| |
三.次發性巴金森症的分類(Secondary parkinsonism):
次發性巴金森症候群是由外在因素而產生的巴金森症狀,包括關節炎、憂鬱症、老化、常壓性水腦症、腦瘤、中風、頭部受傷、藥物、毒素或感染等。 |
| |
|
| |
- 常壓性水腦症(Normal Pressure Hydrocephalus)
常壓性水腦症患者由於腦脊髓液積聚、腦室擴大,造成腦神經組織的損傷,而產生步態不穩外,還常伴隨有輕微痴呆、尿失禁等症狀。常壓性水腦症患者走路步距小,有如腳被地板黏住般,踩著碎步往前衝,有些患者會因此被誤診是巴金森氏病,但實際上巴金森氏病患者係以顫抖、僵硬為主;常壓性水腦症患者通常不會抖,而是以「舉步維艱」為最重要表現。常壓性水腦症在CT和MRI掃描就可以看出腦部液體過多,而巴金森症則不能看出異狀。這症狀只要把腦積水抽出或是接受腦室-腹膜腔分流手術後就可以減輕。
- 腦瘤
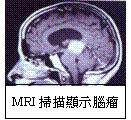 在罕見的狀況下, 腦瘤生長在基底核附近也會壓迫到運動神經而產生類似巴金森症的運動障礙。不過,腦瘤可由腦波檢查、CT或MRI掃描看出來,其中以MRI最為精確。 在罕見的狀況下, 腦瘤生長在基底核附近也會壓迫到運動神經而產生類似巴金森症的運動障礙。不過,腦瘤可由腦波檢查、CT或MRI掃描看出來,其中以MRI最為精確。
- 中風
中風是因為腦血管阻塞導致血管內血液的流動受阻,大多數的症狀會使身體的一側突然無力而僵硬。而發生在控制運動的基底核附近的連續性輕微中風,症狀類似於巴金森症患者身體一側的僵硬、不平衡和行動緩慢,常會讓人誤以為是巴金森症。這症狀有時又稱為「血管性巴金森症候群」(vascular parkinsonism),又因為症狀大多發生於腳部,而且以下肢較嚴重,所以又稱為下肢巴金森症候群(lower body parkinsonism),和典型巴金森氏病的差別主要在於巴金森症的症狀是漸漸地惡化,而中風則是症狀突然發生,但有可能逐漸改善。如果不清楚患者症狀的發生過程,可能會混淆。不過,中風的病人通常不會有巴金森症患者的顫抖現象,巴金森症的藥物也沒有幫助。另外,中風者也可以在一般腦部的CT或MRI掃描看出異常,而巴金森症則不能。
- 頭部受傷
頭部受傷也會產生像巴金森症的症狀,但是不會變成巴金森氏病。由於和巴金森症有關的黑質和基底核在腦內最深處,不容易受傷,只有很嚴重的傷害才會影響到黑質和基底核。因為黑質和基底核附近還有控制感官和運動的神經,如果頭部受傷而發生巴金森症狀,通常還會伴隨有昏迷、身體半邊衰弱、眼球轉動困難等其他症狀出現。另外一種傷害發生於頭部長期受到攻擊的職業拳手,病名為「拳擊癡呆症」,類似阿玆海默症。初期是走路不穩和口齒不清,幾年後出現表情呆滯、顫抖、動作緩慢等巴金森症狀,到末期出現癡呆症。但是,像拳王默罕莫德阿里的症狀表現並沒有癡呆的現象。學理上,可能是持續性的重擊逐漸造成基底核的傷害而產生症狀。在拳手身後的頭腦解剖顯示沒有巴金森症患者典型的黑核內多巴胺細胞受損和路易體;不過,紋狀體、黑質及其外面的腦額葉和顳葉的神經細胞有損失的現象。這情形比較類似阿玆海默症的狀況。
- 藥物
藥物引起的巴金森症狀通常同時發生於身體的兩側,與傳統性的巴金森症狀常由身體的一側開始不同。藥物引起的巴金森症狀可以分為暫時性和永久性兩種。
a. 引起暫時性巴金森症狀的藥物
這一類藥物通常在幾個星期或幾個月後產生巴金森症狀或使巴金森症患者症狀惡化。不過,這狀況會隨著藥物停用一段時間後消失。有些人在停用藥物後,巴金森病的症狀還持續著。這可能是這些藥物引發了巴金森症患者潛在症狀的發展,使尚未顯現的症狀提早發生。
b.引起永久性巴金森症狀的藥物
1982年在美國加州一群年輕人注射自製的毒品後,幾個星期內就發展成身體僵硬,無法自由活動,言語不清等後期的巴金森症症狀。這些症狀對左多巴藥有反應,而且也有停電/斷電和異動症的副作用。幾經周折的調查研究後,發現這毒品中含有MPTP。由於MPTP停止使用後症狀並不消失,後來的實驗發現MPTP進入腦部黑質內,永久性地破壞了多巴胺細胞的作用。這發現幫助研究人員瞭解多巴胺被破壞的機制,而增加了對巴金森症的瞭解。目前MPTP主要用於動物實驗中藉以產生巴金森症的病例,而進行研究新療法的效果。
- 毒素
錳及其他金屬
錳是地球上數量排名第十二的元素,也是第四種最常用的金屬。它主要是用於製造鋼鐵和電池。另外一種會產生錳中毒的化合物過錳酸鉀,則被用來漂白纖維、印刷、木料染色和淨水。
錳中毒在1837年由於錳礦工人產生巴金森症狀而發現。後來也發生於使用錳的工業界。錳礦工人是因為吸入含有錳的灰塵而產生過度興奮、妄想、錯覺和幻覺等心理問題。隨後,由於錳粒子由鼻子侵入腦內控制運動的蒼白球,而跟著出現巴金森症狀。工業界的患者則因為含錳的化合物直接由皮膚,鼻子或口腔進入體內,比錳灰塵更容易被體內器官吸收而進入腦內,巴金森症狀並不以心理症狀為前導而發生。錳中毒者的頭痛、頸部和四肢因為肌張力不全症而抽筋的情形比巴金森症患者嚴重;因而走路時常像公雞似地昂首闊步。
其他金屬也會對腦造成傷害。像威爾森症就是遺傳性的銅中毒,患者因為無法消化食物中的銅,累積下來的銅傷害到肝和腦內的蒼白球而產生類似巴金森病的症狀。其他像汞、鈉、鉀、鐵、鈣和鎂的累積或不足則極少造成類似巴金森病的症狀。
一氧化碳及其他化合物
一氧化碳是一種會傷害腦部的無色、無味氣體。許多人因為一氧化碳中毒而昏迷不醒,並導致死亡。有些人即便在昏迷後醒來,但腦部已受到傷害而產生症狀。由於一氧化碳由肺部進入血液中,取代了血紅素內的氧,使身體內的細胞組織缺氧,而腦部的蒼白球比其他細胞更容易受到缺氧的影響。因此,有些人自昏迷中甦醒後發生像四肢肌張力不全症、錯亂、喪失記憶、憂鬱或焦慮等的巴金森病症狀。不過,這些症狀對巴金森症的藥物沒有反應。
其他毒物
吸入或吞入劇毒的氰化物幾分鐘後就會有昏眩、頭痛、嘔吐以致於昏迷不醒。僥倖不死的話,有一半的人會有巴金森病的症狀。像錳和一氧化碳一樣,氰化物也是傷害到腦內蒼白球。它使蒼白球神經細胞內的粒腺體中毒而損害到細胞。
其他如汽油、燃油添加物、殺黴菌藥、農藥和除草劑等化合物也有可能產生巴金森病的症狀。它們的破壞機制也許類似神經抑制劑、MTPT、錳、一氧化碳或氰化物。事實上,找出這一類的化合物將幫助我們對巴金森症的瞭解。
- 感染
感染愛滋病毒或肺結核也會產生像行動緩慢、僵硬和姿勢不穩等錐體外的症狀。另外一個有名的感染例子是流行於1919到1926年的嗜睡性腦炎。當時許多存活者由於基底核和下視丘受到傷害而發展出像巴金森症行動緩慢和僵硬的症狀。希特勒的巴金森症可能就是嗜睡性腦炎的後遺症。 |
| |
|
 |
巴金森氏病(Parkinsons disease) |
| |
巴金森氏病是一種進行性的動作障礙疾病,臨床症狀會隨著時間的進展而逐漸加重。巴病臨床症狀的發生主要導因於大腦中缺乏了一種調節動作的神經傳導物質 - 多巴胺(dopamine),多巴胺的缺乏將導致巴病臨床症狀的產生,包括:
- 顫抖(tremor)
常是從單側的肢體開始,肢體處於靜止狀態不動時抖動的相當厲害。手抖動的樣子很像銀行櫃員以手指數鈔票一般,約每秒三到五下的抖動頻率;若把手伸直或是拿東西做動作時,手部的抖動會因此減緩許多或是消失。出現抖動的同時,同側肢體的動作也可能變得不靈活以及容易酸痛等症狀。
- 僵硬(rigidity)
肢體僵硬,導致動作不靈活,容易肌肉關節酸痛。
- 運動遲緩(bradykinesia)
肢體動作緩慢。
- 步態不穩(gait disturbance)
缺乏平衡反應。巴病症狀逐漸由單側發展至兩側四肢時,行動將更緩慢,行走更加困難,好似腳粘在地板一般,有時會跨不出去,走起路來小碎步、前衝、重心向前移、身軀駝背,故容易跌倒。
- 寫字很小(micrograhia)
書寫字體越寫越小。
- 肌張力不全(dystonia)
肌張力不全症是一種持續性的肌肉收縮而使肢體不自主扭動的運動障礙。大多數巴病患者在中、後期才發生,只有不到百分之一的患者在病症開始時就有肌張力不全症。少量的左多巴藥對此症狀很有幫助。
- 面具臉(mask face)
缺乏臉部表情。
- 講話小聲、含糊、聲調平板。
- 自主神經系統障礙
姿態性低血壓、便秘、尿失禁、頻尿及性功能障礙。
- 感覺功能異常
- 肢體麻感、疼痛、嗅覺異常等。
|
| |
|
 |
如何診斷巴金森氏病(Parkinsons disease) |
| |
巴病雖然是常見的疾病,但有時仍會有診斷上的困難,特別是在疾病非常早期的階段或是在年紀較老的病人身上,所以醫師通常要在進行完詳細的疾病問診以及神經學檢查之後才做診斷。
醫師會盡力釐清您的症狀是導因於巴金森氏病或是其他的類巴病症候群。有充足的臨床證據指出,若是常常跌倒、症狀進展迅速、對於抗巴金森藥物沒有反應等,都較可能是類巴病症候群,而非巴金森氏病。
某些特定藥物可以幫助確定病人是否罹患了巴病,這種情況稱之為“藥物挑戰測試”(challenge test),若是病患因使用了這些藥物而使症狀獲得改善,我們可以說此病患可能罹患了巴金森氏病。有足夠的臨床證據指出,以下兩種藥物可以幫助診斷是否罹患巴病:
- 左多巴(Levodopa):為天然的胺基酸,可以在大腦中轉換為多巴胺(dopamine)。
- Apomorphine: 為人造的類嗎啡成分,在大腦中的作用類似多巴胺,可以刺激多巴胺神經系統,直接作用在紋狀 體中的多巴胺受器。
|
| |
|
 |
巴病初期需和原發性顫抖、中風以及痴呆症作鑑別診斷 |
| |
- 良性原發性顫抖:
手部抖動頻率較快,約每秒五到八次。抖動在手去拿東西、夾菜【動作性顫抖】或是手拿著報紙、固定在某種姿勢【姿勢性顫抖】時容易發生,這和巴病的靜止性顫抖不同。而原發性顫抖多同時出現在二側肢體,這和巴病多於單側肢體開始不同。
- 中風:
一般是急性發生,伴隨臉歪、手腳力氣明顯下降、知覺減損等其他神經方面的異常。
- 痴呆症:
以記憶力減退、計算能力下降等認知性功能的障礙為主。
※ 許多藥物也會引發類似巴病的症狀,最常見的是治療精神病的抗精神藥物,另外還有抗血壓藥物reserpine,止吐藥primperan(metoclopramide)等。 |
| |
|
 |
巴金森氏病(Parkinsons disease)之發病年齡 |
| |
通常巴金森病的患者是在50到60歲之間發病,而診斷時的平均年齡為60歲。但也有在50歲之前就發病,可是比例相對的少。按發病年齡將巴金森氏病分為:
1.年青型(發病年齡< 50 歲) - 佔少數。
2.老年型(發病年齡≧50 歲) - 佔大多數。
3.遺傳性(家族成員中有ㄧ位以上的ㄧ/二等親也罹患巴病) |
| |
|
 |
巴金森氏病之分期(Hoehn&Yahr stage) |
| |
分期是美國神經學家Hoehn和Yahr醫生制定。它代表巴金森病的進展,和發病期間的長短沒有一定的關係。調養好的話,有些患者幾十年一直是第二期或第三期;如果不注意保養,不按時服藥或運動,也有患者很快就進入第五期。
巴病分期(Hoehn&Yahr stage):
StageⅠ:症狀僅發生在單側。
StageⅡ:症狀發生在兩側,姿勢平穩。
StageⅢ:症狀發生在兩側,且影響到行走平衡,常常容易跌倒。
StageⅣ:日常生活部分需要他人照顧,行走需使用輔具以利安全。
StageⅤ:幾乎須仰賴輪椅或臥床,日常生活幾乎需要他人照顧。 |
| |
|
 |
晚期巴病 (H-Y stage≧III)之併發症 |
| |
.運動併發症:
- 異動症(dyskinesia)
頭、嘴、手、腳或軀幹不自主的亂動。為長期服用左多巴藥物的副作用,確認異動症的發生可以幫助醫師調節目前左多巴藥物的劑量。
- 藥效波動(motor fluctuation)
「有藥效時間顯著減少」或無法預測的「開-關」、「來電- 斷電(On-Off)」現象,多數是隨著服藥時間而可以預測的,但偶爾會發生突然"斷電(Off) "以致身體僵住(freezing)。
.來電、開 (on) - 有藥效時,對症狀有良好的控制。
.斷電、關 (off) - 無藥效時,症狀又開始出現。
.藥效漸退 (wearing-off) - 單次藥量有效時間明顯減少。
- 肌張力不全(dystonia)
持續性的肌肉收縮而使肢體不自主動作的運動障礙。 |
| |
|
| |
.精神併發症:包括視幻覺、聽幻覺、妄想症、失智、幻覺、憂鬱、焦慮、強迫症。
.自主神經病變:姿勢性低血壓、便秘、排尿問題。
.跌倒:姿勢不穩、凍僵。
.睡眠障礙:難以入睡、夜眠常中斷(難翻身、頻尿..)。 |
| |
|
 |
巴金森氏病的治療 |
| |
|
| |
壹、藥物治療 |
| |
藥物是目前治療巴金森病最基本、最有效的方法。腦部的運動控制系統極為複雜,我們必須了解任何一種巴金森病藥物只能對運動障礙達到部分的改進。由於每一位患者病情的變化不盡相同,巴金森病的治療是因人而異。對於還在職場上打拼的患者,為了要維持正常工作的能力,他們對副作用的容忍性就必須要比已退休的患者大。基本上,巴金森病的治療目標主要是維持日常的活動能力,而不是想要消除所有的症狀。事實上,目前所知的藥物已經能夠舒解巴金森病的主要症狀。
多數患者在初期能夠靠藥物獲得良好的控制,但左多巴藥物治療經一段時間後,療效會下降且需要增加劑量。因為巴病是一種退化性的疾病,神經細胞仍不斷的退化、死亡,藥物治療只能夠補充患者體內多巴胺濃度之不足,無法完全抑制退化的持續進行。
如何改善晚期巴病患者的症狀,提昇生活品質且同時保護神經細胞免於退化都是神經科學以及醫藥界努力的目標。因此在醫療科技逐漸進步的現在,巴病患者千萬不可悲觀的看待自己的病情。全世界有無數的科學家及醫師們正致力於尋找治病的根源以及更有效的治療方法。以平和的心,面對苦難的疾病,藉由藥物及勤奮的活動來減緩疾病的痛苦,同時以樂觀的心情迎接未來醫療的佳音。 巴病藥物主要有: |
| |
 左多巴 (Levodopa) 左多巴 (Levodopa)
作用:提供左多巴以增加大腦中多巴胺的數量。
效果:對巴金森病的症狀有全面的改進。
副作用:噁心、口乾、便秘、起立性低血壓、昏眩、情緒不穩、幻覺、妄想、異動症和藥效波動。
藥品:Madopar (美道普)、Sinemet (心寧美)。 |
| |
|
| |
 多巴胺接受體促效劑 (Dopamine Receptor Agonists) 多巴胺接受體促效劑 (Dopamine Receptor Agonists) |
| |
作用:模仿多巴胺來刺激多巴胺接受體,以代替腦內不足的多巴胺。
效果:對巴金森病的症狀有全面的改進。
副作用:反胃、口乾、起立性低血壓、昏眩、幻覺、妄想、嗜睡、而當藥物引起異常衝動(性慾增加.賭博慾增加.食慾增加.購買慾增加..等等) 則須告知醫師.以利調整藥物
藥品:Celance (協良行)、Parlodel (保乳調)、Requip (力必平)、
Mirapex (樂伯克錠)、Apomorphine、Neupro貼片。 |
| |
|
| |
 COMT抑制劑 (COMT Inhibitors) COMT抑制劑 (COMT Inhibitors)
作用:抑制COMT酵素分解多巴胺以增加進入腦內的多巴胺。
效果:減少左多巴藥物的用量及其衍生的副作用。
副作用:反胃、腹瀉、異動症、皮膚膚色及尿液顏色變黃。
藥品:Comtan (諾康停膜衣錠)
|
| |
|
| |
 MAO-B 抑制劑 (MAO-B Inhibitors) MAO-B 抑制劑 (MAO-B Inhibitors)
作用:抑制MAO-B酵素分解多巴胺以增加腦內多巴胺的含量。
效果:延長左多巴藥的使用期或減少劑量。
副作用:失眠、口乾、便秘、姿態性低血壓、昏眩、情緒不穩、異動症。
藥品:Selegiline、Jumexal (治平錠)、Rasagiline。
|
| |
|
| |
 金剛胺 (Amantadine) 金剛胺 (Amantadine)
作用:刺激多巴胺的釋出以增加腦內多巴胺的活性。
效果:舒解巴金森病的症狀,並延後使用左多巴藥的時間。
副作用:口乾、皮膚斑點、腳腫脹、幻覺、起立性低血壓。
藥品: PK-Merz(麥斯克膜衣錠)。
|
| |
|
| |
 抗膽激素 (Anticholinergics) 抗膽激素 (Anticholinergics)
作用:抑制乙醯膽素的作用增加腦內多巴胺的活性。
效果:改進僵硬、顫抖、流口水等症狀。
副作用:口乾、便秘、小便困難、視覺模糊、意識錯亂。
藥品: Artane (阿丹片)、Akineton (安得寧錠)、Akifree。
|
| |
|
|
藥物須知 |
| |
初診病患到醫院看診時,要將目前使用的藥物藥名及劑量列一張清單帶去給醫師,如此可幫助醫師判斷是否為其它藥物導致的巴病症狀,亦使醫師當下就能作藥物的調量。
拿到新處方時,花點時間認識藥名、作用、劑量、如何服用、何時產生藥效、有哪些常見或嚴重的副作用、是否有哪些食物應該要避免服用;且請按照處方服藥。很多巴金森病藥物須由小劑量逐漸增加以避免副作用。
吃藥時,鼓勵患者以足夠的水一起服下,這樣可以幫助吞嚥有問題的患者而且增加藥物的吸收(服用膠囊或藥片時,沒有喝水或僅喝一小口水,都是不合適的)。
進行巴病藥物調整的期間,請於下次回門診時仍要服用上次醫師開予的處方,才能使醫師正確的評估您調藥後的真實狀況。
如果按時吃藥,抗巴金森病的藥物通常可以發揮很好的藥效。因此,出門時要隨身帶著備份的藥物;如果因為門診、塞車或者其他延誤時,可以在回到家前服用下一次的藥物,以防藥效消失造成不便。 將藥物存放在涼爽、乾燥及孩童拿不到的地方。且將過期、沒在使用、破碎、聞起來有酸味、褪色、變形或沾黏在一起的的藥物丟棄;並將顏色轉變、變混濁或瓶子底部有殘餘物的藥水丟棄。 |
| |
|
| |
貳、手術治療 【視丘下核深腦刺激術(Deep Brain Stimulation ; DBS)】 |
| |
- 何謂視丘下核的深部腦刺激術
近年來,利用神經電生理方法記錄基底核變化的研究發現,在具有巴金森氏症狀的靈長類動物身上,視丘下核的過度活化對巴金森氏症的病態生理具有關鍵的地位。進一步的動物實驗資料顯示,破壞或是電刺激視丘下核,對於改善巴金森症狀有極佳的效果。由於破壞視丘下核或其周邊組織,對人類患者具有產生嚴重併發症的可能性,因此目前世界上大多數的醫學中心,皆採取電刺激視丘下核的方式,來治療重度巴金森氏病患者。深部腦刺激術即是利用在大腦深部兩側視丘下核植入的精密電極,對視丘下核進行長期高頻率的電刺激。目前在世界各醫學研究先進之國家,皆已將其列為治療重度巴金森氏病患者的重要治療方法。
- 視丘下核的深部腦刺激術之進行
要將深部腦刺激電極順利而準確地植入位於大腦深部、直徑僅6-8毫米的視丘下核,並不是一個容易的技術。由於目前最精確的頭部核磁共振攝影,仍有潛在2-4毫米的影像位移誤差,因此必須藉由微電極導引電生理定位的方式,來進行更準確的定位。接受手術的患者必須在術前12小時,停止所有抗巴金森藥物,且在術中保持清醒,僅接受局部麻醉,以期在術中能達到精確的生理定位,在最適當的位置植入電極。目前這種以微電極導引電生理定位進行的深部腦刺激電極植入,來治療巴金森氏症及其他中樞神經系統的疾病的技術,正在迅速發展當中。
- 視丘下核的深部腦刺激術之副作用
視丘下核的深部腦刺激術為一種新的治療方法,對於是否會產生副作用並無定論,但目前追蹤植入電極長達9年的巴金森病患,在臨床上並無明顯的副作用出現。接受視丘下核深部腦刺激術有約5%的機率可能造成腦出血、腦中風、甚至死亡。此外,術後可能出現已植入電極的感染、故障或折損。因此,在評估病人是否應該接受視丘下核的深部腦刺激術時,必須詳細考慮利弊得失後,再做決定。
- 那些患者適合接受視丘下核的深部腦刺激術
此治療方法僅適用於對左多巴有良好反應的巴金森病患,尤其是合併有嚴重的藥效波動或左多巴引起的異動症。對於左多巴反應不顯著的巴金森氏症患者,視丘下核的深部腦刺激術僅能產生短時間的效果,或甚至完全沒有療效,而患者仍須經歷手術併發症的風險,因此,一般並不建議此類患者接受視丘下核的深部腦刺激術。
- 那些患者不適合接受視丘下核的深部腦刺激術?
除了前述對於左多巴反應不顯著的巴金森氏症患者外,患有憂鬱症以及癡呆症的患者,因為此療法反而可能引起嚴重的併發症,甚至使病情加速惡化,所以不宜接受視丘下核的深部腦刺激術治療。此外,如病患有其他的重大疾病,如心臟病、癌症、或凝血功能異常等,亦不適合接受此治療。由於視丘下核深部腦刺激術的發現,使重度巴金森病的治療有了重大突破,並使得巴金森病及其他運動障礙疾病的研究,出現重大的進展。相信在不久的將來,我們一定能夠更清楚瞭解大腦的生理變化,並藉此研究出更多有效治療大腦退化性疾病的方法。
|